Wrażliwy
Dłoń ma specjalne wrażliwe unerwienie. Dermatomy odpowiadają poziomowi korzeni nerwowych na poziomie odcinka szyjnego kręgosłupa. Strefa unerwienia każdego nerwu skórnego jest indywidualna.
Silnik
Na unerwienie motoryczne ręki można patrzeć z różnych punktów widzenia:
- Miotomy zgodnie z poziomem korzenia rdzenia kręgowego na poziomie odcinka szyjnego kręgosłupa.
- Grupy mięśni unerwione przez oddzielny nerw obwodowy.
- Korzenie rdzenia kręgowego na poziomie odcinka szyjnego kręgosłupa, zapewniające ruch każdemu stawowi.
- Nerwy obwodowe zapewniające ruch każdemu stawowi.
Mikroanatomia nerwu
Nerw obwodowy ma typową budowę.
Neuron: ciało komórki.
- Komórki nerwu ruchowego znajdują się w rogu przednim rdzenia kręgowego
- Wrażliwy - w węzłach (zwojach) korzeni grzbietowych.
Nerw obwodowy: wiązki aksonów z włóknami odprowadzającymi i doprowadzającymi.
- Przekazywanie włókien pseudomotorycznych i naczynioruchowych z komórek zwojowych łańcucha współczulnego
- Niektóre nerwy są głównie motoryczne lub czuciowe.
- Duże pnie nerwowe są mieszane - z aksonami motorycznymi i czuciowymi biegnącymi w oddzielnych wiązkach.
Akson: proces komórki nerwowej.
- Mikrotubulowy system transportu aksonów jest zarówno postępujący, jak i wsteczny.
- Mogą być mielinowe lub częściej niemielinowane.
- Włókna małego kalibru odpowiedzialne za dużą wrażliwość i odprowadzające włókna współczulne nie mają mieliny, ale są otoczone komórkami Schwanna.
Potencjał czynnościowy: sygnał elektrochemiczny.
Ujemny potencjał spoczynkowy wewnątrz komórki jest utrzymywany przez ujemnie naładowane cząsteczki białka i pompę jonową (-70 mV; sód na zewnątrz, potas na zewnątrz).
Bodziec elektryczny powoduje depolaryzację do poziomu progowego (-55 mV, odłączenie kanalików sodowych, umożliwiając przedostanie się sodu i powodując zmianę potencjału).
Następnie kanały potasowe otwierają się, umożliwiając ucieczkę potasu i przywracając ujemny potencjał spoczynkowy.
Zakończenia nerwowe: Wszystkie aksony kończą się gałęziami obwodowymi.
Jeden neuron ruchowy unerwia od 10 do 1000 włókien mięśniowych, w zależności od funkcjonalności każdego mięśnia (bardziej subtelne ruchy wymagają mniejszego współczynnika unerwienia).
Neurony czuciowe mogą odbierać sygnały doprowadzające z pojedynczego wrzeciona mięśniowego lub z dość dużego obszaru skóry, a receptory znajdujące się gęściej zapewniają większą czułość rozróżniającą.
Komórki Schwanna: aktywne komórki otaczające aksony tworzące osłonkę mielinową.
- Ułatwienie przewodzenia
- Są aktywowane podczas regeneracji nerwów, tworzą nowe kanały kanalikowe i czynniki neurotroficzne.
Mielina: Otacza wszystkie aksony ruchowe i duże aksony czuciowe (dotykowe, bólowe, proprioceptywne).
Wielowarstwowa membrana lipoproteinowa wytwarzana przez komórki Schwanna.
Osłonka mielinowa jest przerywana co kilka milimetrów, tworząc krótkie odsłonięte segmenty aksonów (węzły Ranviera).
Impulsy nerwowe przekazywane są z węzła do węzła, znacznie zwiększając przewodnictwo.
Niedokrwienie lub ucisk niszczy osłonkę mielinową, zmniejszając przewodność.
Endoneurium: Gęsta tkanka wokół aksonu/komórek Schwanna.
Krocze: otacza grupę aksonów, zwykle tego samego typu (o tym samym działaniu końcowym), tworząc pęczek. Pęczki zmieniają skład na całej długości nerwu.
Epineurium: warstwa powięziowa zawierająca ułożone wzdłużnie naczynia, która otacza cały nerw obwodowy.
- Wytrzymałość i grubość są różne
- Jest silniejszy w miejscach, w których nerw się ślizga (na przykład nerw łokciowy na poziomie stawu łokciowego).
Naczynia nerwowe: Cienkie naczynia w obrębie endoneurium są połączone z dużymi podłużnymi naczyniami nanerwu.
Można go przemieszczać na pewną odległość bez ryzyka niedokrwienia (np. transpozycji nerwu łokciowego).
Ocena kliniczna
Próba Tinela
Pojawienie się obwodowego mrowienia lub dysestezji po opukiwaniu nerwu. Aplikacja:
- Lokalizacja miejsca ucisku
- Lokalizacja nerwiaka wzdłuż
- Lokalizacja nerwiaka końcowego
- Kontrola procesu regeneracji nerwów („przesuwający się Tinnel”)
- Lokalizacja guza nerwu (np. nerwiaka).
Aktywność fizyczna
- Słabość
- Odruchy
- Uchwyty:
- Moc
- Oskubane
- Skala Rady ds. Badań Medycznych.
Wyznaczanie progu czucia
Bardziej czułe i specyficzne dla neuropatii uciskowej niż testy gęstości.
- Monofilamenty Semmesa-Weinsteina (włókna o niskiej adaptacji) zapewniają większą niezawodność, gdy są używane przez różnych badaczy.
- Wibrometria (ciałka Paciniego, włókna szybkoadaptacyjne).
Wyznaczanie gęstości
Określanie ustawienia i gęstości zakończeń nerwowych. Częściej używany do ilościowego określenia poziomu regeneracji funkcjonalnej.
- Czułość na dyskryminację statyczną (komórki Merkla, włókna wolno dostosowujące się).
- Dynamiczna czułość dyskryminacyjna (ciałka Meissnera, szybko adaptujące się włókna).
Pocenie się/suchość
Zmniejszona potliwość jest oznaką zmniejszonego unerwienia układu współczulnego. Odnerwiona skóra będzie bardziej sucha. Używany do:
- Badanie dzieci
- Zaostrzenia
- Nieświadomy.
Badania neurofizjologiczne
Kierunek badań
- Badania przewodnictwa nerwowego
- Elektromiografia
Terminologia
W niektórych przypadkach termin elektromiografia nie do końca poprawnie zastępuje pojęcie przewodnictwa nerwowego; np. w przypadku zespołu cieśni nadgarstka elektromiografia jest tutaj rzadko wymagana;
Badania przewodnictwa nerwowego
Przewodnictwo nerwu ruchowego
Złożony potencjał czynnościowy silnika lub fala M. Podczas ekstremalnej (super mocnej, nadmiernej) stymulacji nerwu ruchowego mięśnia, z elektrody skórnej rejestrowany jest sygnał powyżej miejsca jego wejścia do mięśnia.
Prędkość przewodzenia nerwowego: W przypadku ekstremalnej stymulacji nerwu ruchowego w dwóch punktach prędkość określa się, dzieląc odległość między punktami (w mm) przez różnicę (w ms) opóźnienia w miejscu bliższym i dalszym. Zmienia się z wiekiem i zależy od temperatury.
Przewodnictwo nerwów czuciowych
Potencjał czynnościowy nerwów czuciowych. Sygnał z nerwu czuciowego podczas ekstremalnej stymulacji jest rejestrowany przez elektrodę skórną w innym miejscu. Możliwe jest przewodzenie ortodromiczne (zbieżne z fizjologicznym kierunkiem impulsu nerwowego) lub antydromiczne (w przeciwnym kierunku). Mierzony jest początek okresu utajonego, amplituda i czas narastania sygnału. Zmienia się z wiekiem i zależy od temperatury. Nie ulegają zmianom patologicznym w pobliżu zwoju korzenia grzbietowego (dzięki czemu są zachowane po wyrwaniu korzenia). Przewodzenie wrażliwe na prędkość. Oblicza się go, dzieląc odległość między elektrodą stymulującą i rejestrującą przez opóźnienie potencjału czynnościowego.
Przewodnictwo wrażliwe na prędkość a amplituda potencjału czynnościowego zmienia się wraz z wiekiem i zależy od temperatury.
Mieszane przewodnictwo nerwowe
Stymulację pni nerwu łokciowego i pośrodkowego przeprowadza się dystalnie, np. na poziomie nadgarstka, zapisami bliżej przyczepu nerwu, np. na poziomie stawu łokciowego. Daje większe i łatwiej rejestrowane potencjały w odcinku bliższym niż przy wyznaczaniu potencjału czynnościowego. Stosowany przy lokalizacji uszkodzeń nerwów na poziomie proksymalnym, np. neuropatii nerwu łokciowego na poziomie stawu łokciowego.
Definicje
Okres utajony: odstęp między zastosowaniem bodźca a odrzuceniem pierwszego sygnału.
Amplituda potencjału czynnościowego nerwu czuciowego zapewnia oszacowanie proporcji funkcjonujących włókien w nerwie, ale jest zniekształcany przez odległość między nerwem a elektrodą czujnikową. Amplituda elektrycznie wywołanej reakcji mięśni odzwierciedla liczbę włókien mięśniowych aktywowanych przez stymulację nerwu ruchowego.
Blok przewodzący. Nieprawidłowy spadek amplitudy pomiędzy stymulacją dystalną i proksymalną wskazuje na blok przewodzenia pomiędzy dwoma punktami przyłożenia bodźca. Eksperci mają różne opinie na temat wymaganej redukcji bloku: wskazują od 20 do 50%, w zależności od warunków.
Pomiar przewodności proksymalnej
Fala F: przy ekstremalnej stymulacji nerwu ruchowego impuls zbliży się do obwodu z odpowiedzią fali M, ale także antydromicznie (w przeciwnym kierunku) do komórek rogu przedniego, stymulując wytwarzanie ortodomicznych impulsów nerwowych przez niektóre neurony ruchowe, co powoduje wtórną, późniejszą i słabszą reakcję motoryczną (5% załamka M). Opóźnienie załamka F może czasami pomóc w rozpoznaniu choroby korzenia, splotu lub nerwu bliższego i jest szczególnie cenne w diagnozowaniu neuropatii obwodowej, zwłaszcza neuropatii demielinizacyjnej.
Odruch H: submaksymalna stymulacja włókien doprowadzających przez receptory rozciągania stymulujące komórki rogu przedniego z mierzalną odpowiedzią motoryczną. Brak lub opóźnienie w radikulopatii, polineuropatii. W kończynie górnej odruch H można zbadać na zginaczu promieniowym nadgarstka, a jednostronny brak lub opóźniona reakcja wskazuje na radikulopagię C6, C7.
Czynniki wpływające na prędkość przewodzenia
Temperatura. Prędkość przewodzenia zmienia się o około 2 m/s na 1°C, ale może nie być ściśle liniowa. Idealnie byłoby, gdyby temperatura pędzla była mierzona i utrzymywana na poziomie powyżej 30°C.
Wiek. Prędkość przewodzenia nerwowego w chwili urodzenia wynosi około 50% prędkości przewodzenia u dorosłego człowieka, którą osiąga się w wieku 3-4 lat. W drugiej połowie życia prędkość i amplituda przewodzenia stopniowo maleją.
Elektromiografia
Pomiar aktywności elektrycznej mięśnia za pomocą wprowadzonej do niego igły elektrody. Służy do ustalenia przyczyny utraty funkcji motorycznych.
Koncentryczna elektroda igłowa: Wydrążona stalowa kaniula zawierająca centralny drut, który jest elektrodą aktywną, a kaniula służy jako odniesienie. Najczęściej stosowany rodzaj elektrody igłowej.
Monopolarna elektroda igłowa: Jednoczęściowa stalowa igła działa jak elektroda aktywna, druga igła lub elektroda skórna służy jako odniesienie
Elektroda jednowłóknowa: kaniula z centralnym drutem umieszczona na bocznej ścianie kanału za wierzchołkiem. Stosowany do oceny pobudzenia nerwowego w chorobach nerwowo-mięśniowych, takich jak miastenia.
Neuron ruchowy: komórka rogu przedniego (neuron ruchowy), włókno nerwowe i docelowe włókna mięśniowe (20-1000).
Potencjał neuronu ruchowego. Trójfazowa fala powstająca w mięśniu podczas dobrowolnego skurczu na żądanie lub spowodowana sztucznym bodźcem. Amplituda, czas trwania i fazy pomagają rozróżnić miopatię od patologii neurogennej. Duży potencjał neuronu ruchowego (wysoka amplituda, długi czas trwania) przy zmniejszonym wzorcu interferencji zwykle wskazuje na boczne ponowne unerwienie odnerwionego neuronu ruchowego, ale może wystąpić w niektórych przewlekłych miopatiach. Niski potencjał wielofazowego neuronu ruchowego ze zmniejszonym wzorcem interferencji jest wczesną oznaką ponownego unerwienia podczas regeneracji aksonów po uszkodzeniu nerwu. Typowy dla miopatii jest niewielki, krótkotrwały potencjał, który szybko powraca do pełnego wzorca interferencji przy słabej sile.
Aktywność wstawiania. Po wkłuciu igły w mięsień rejestrowany jest krótki impuls aktywności mięśnia. Nieprawidłowo przedłużona aktywność insercyjna może być wczesnym objawem odnerwienia, zanim nastąpi samoistne migotanie. W przypadku zwłóknienia mięśni lub zawału mięśnia może wystąpić utrata normalnej aktywności wprowadzającej.
Spontaniczna aktywność. W spoczynku mięsień jest nieruchomy, bez wykrywalnej aktywności (po pierwotnej aktywności wstawkowej). Po odnerwieniu (2-5 tygodni) pojawiają się potencjały migotania i dodatnie fale ostre. Jeśli reinerwacja się powiedzie, nie pojawiają się. W niektórych miopatiach możliwe jest również migotanie i dodatnie fale ostre.
Wzór interferencji. Neurony ruchowe regenerują się w większym stopniu wraz ze wzrostem wymaganej kurczliwości. Przy pełnej sile jednostki motoryczne stają się nie do odróżnienia ze względu na ich mnogość, a poziom wyjściowy zostaje zastąpiony aktywnością neuronową, którą określa się mianem interferencji.
W chorobach neurogennych zmniejsza się liczba neuronów ruchowych i zmniejsza się wzór interferencji, co jest możliwe nawet przy dużym potencjale, jeśli choroba ma charakter przewlekły. W przypadku miopatii dotknięty mięsień zazwyczaj wykazuje pełny wzór interferencji o małej amplitudzie strony i słabej sile.
Typowe dane w różnych warunkach
Normalne wartości
Zależy od wieku, temperatury i laboratorium. Poniższe wartości, uzyskane w naszym laboratorium, stanowią punkt wyjścia. Normalne wskaźniki zależą od masy i długości kończyny
Normalne wskaźniki
| Prędkość przewodzenia nerwu ruchowego, ręka | > 50 m/s |
| Prędkość przewodzenia nerwu ruchowego, nogi | > 40 m/s |
| Przewodnictwo nerwowe czuciowe/mieszane, ręka | > 50 m/s |
| Przewodnictwo nerwu czuciowego pierwszego palca/palców | > 45 m/s |
| Przewodnictwo nerwowe mieszane/czuciowe, noga | > 40 m/s |
| Różnica międzysegmentowa (np. łokieć/przedramię) lub międzynerwowa (np. środkowa/łokciowa) lub różnica boczna | <10 м/с |
| Opóźnienie dystalnego nerwu ruchowego, ręka | < 4,5 мсек |
| Opóźnienie dalszego nerwu ruchowego, stopa | < 7 мсек |
| Potencjał czynnościowy nerwu czuciowego, mediana (palce II lub III do nadgarstka) | < 4,5 мсек |
| Potencjał czynnościowy nerwu czuciowego, łokciowy (od palca V do nadgarstka) | <7 мсек |
| Reakcja mięśni wywołana elektrycznie (od wartości początkowej do wartości szczytowej ujemnej) mięsień odwodziciel palców krótki, mięsień odwodziciel palców krótki | > 5 mV |
| Fala F o najkrótszym opóźnieniu: ręka | < 31 мсек |
| Fala F o najkrótszym opóźnieniu: noga | < 57 мсек |
Przewlekła neuropatia uciskowa/skurczowa
Na przykład zespół cieśni nadgarstka, zespół cieśni łokcia
- Niska prędkość przewodzenia nerwów czuciowych i ruchowych i/lub blokada przewodzenia na poziomie urazu.
- Włókna czuciowe są bardziej wrażliwe podczas badania niż włókna ruchowe.
- Tryb impulsowy może zapewnić dokładniejszą lokalizację.
- Zmniejszona lub nieobecna amplituda czuciowa i motoryczna stymulacji dystalnej jest wskaźnikiem zwyrodnienia aksonów i poważniejszych uszkodzeń.
- W przypadku zwyrodnienia aksonu ruchowego w elektromiografii wykrywa się odnerwienie.
Zespół cieśni nadgarstka
- Słabo wyrażone: przewodzenie czuciowe palców I, II, III do nadgarstka jest spowolnione i o ponad 10 m/s wolniejsze niż przewodzenie wzdłuż nerwu łokciowego (palec V do nadgarstka).
- Umiarkowane: jak wyżej plus dalsze opóźnienie motoryczne nerwu pośrodkowego > 4,5 ms.
- Ciężki: brak czuciowego potencjału czynnościowego nerwu pośrodkowego, powolny okres utajenia motorycznego dystalnego.
- Wyraźnie wyrażone: jak wyżej plus osłabienie mięśni wyniosłości kciuka, odnerwienie krótkiego mięśnia odwodziciela kciuka.
Zespół kanału łokciowego
- Najlepszym dowodem lokalizacji jest blokada przewodzenia na poziomie stawu łokciowego.
- Lokalne opóźnienie (>10 ms) na poziomie stawu łokciowego jest kryterium potwierdzającym, ale nie decydującym.
- W prawie 50% przypadków nie występuje ani ogniskowe spowolnienie, ani blok, ale występuje rozproszone spowolnienie i zmniejszenie czuciowego potencjału czynnościowego nerwu łokciowego oraz amplitud pobudliwości elektrycznej mięśni przy stymulacji dystalnej poniżej stawu łokciowego.
- W łagodnej neuropatii nerwu łokciowego przewodzenie mieszane wzdłuż nerwu łokciowego od nadgarstka do poziomu powyżej stawu łokciowego może zostać zmienione, gdy przewodzenie ruchowe jest prawidłowe.
Uszkodzenie nerwu
Zmiany zmieniają się w czasie po urazie i zależą od stopnia uszkodzenia (neuropraksja – uszkodzenie nerwu prowadzące do czasowego paraliżu, aksonotmeza – uszkodzenie aksonów w obrębie pnia nerwu).
Demielinizacja segmentowa(np. porażenie uciskowe, porażenie sobotniej nocy). Blok przewodzenia na poziomie uszkodzenia z przewodzeniem normalnym dystalnie.
Aksonotmeza i neurotmeza
- Natychmiastowa utrata przewodnictwa czuciowego i motorycznego na poziomie urazu
- Zmniejszenie amplitud czuciowych i motorycznych podczas stymulacji dystalnej do całkowitego braku wrażliwości na stymulację elektryczną po siedmiu dniach.
- Elektromiografia ujawnia odnerwienie po 2-5 tygodniach, w zależności od odległości mięśnia od uszkodzonego obszaru.
- Zapisy EMG aktywności neuronów ruchowych wskazują na przynajmniej częściowe zachowanie ciągłości nerwów.
- W przypadku częściowego uszkodzenia reinerwacja poboczna jest możliwa po 6-8 tygodniach.
- Regeneracja aksonów podczas aksonotmezy następuje w ilości 1-2 mm dziennie.
- Dane dotyczące neurotmezy są podobne do danych dotyczących całkowitej aksonotmezy, ale regeneracja nie następuje.
- Przewodnictwo nerwowe/elektromiografia mogą w pierwszym tygodniu nie różnicować neuropraksji od skrzyżowania nerwów.
- Fizjologiczne objawy zdrowienia poprzedzają jego objawy kliniczne.
Ralikulopatia
- Elektromiograficzne oznaki ostrego lub przewlekłego odnerwienia w jednym miotomie.
- Czuciowy potencjał czynnościowy jest prawidłowy (zmiana zlokalizowana jest w pobliżu zwoju czuciowego).
- Przewodnictwo motoryczne jest zwykle normalne.
- Fale F są zwykle normalne, czasami nieco powolne.
Neuropatia uciskowa
Powoduje
Nerwy mogą być uciskane:
- Podczas przechodzenia przez kanał kostno-włóknisty
- Pomiędzy warstwami mięśni
- Z trakcją na poziomie stawów (na przykład nerw łokciowy za stawem łokciowym, gdy jest zgięty, nerw pośrodkowy wzdłuż przedniej powierzchni nadgarstka, gdy jest wyprostowany).
- Występ (na przykład nerw pośrodkowy wzdłuż przedniej powierzchni nadgarstka, gdy jest on zgięty).
- Zgięcie (np. nerw pośrodkowy po złamaniu Collisa, nerw łokciowy po złamaniu nadkłykciowego kości ramiennej, nerw promieniowy po złamaniu trzonu kości ramiennej).
- W przypadku choroby powodującej wypełnienie przestrzeni (np. zwój, osteofit).
- Nerw jest podatny na ucisk na skutek obrzęku tkanek miękkich (zmiany reumatoidalne, ciąża)
- Przy bezpośrednim ucisku (np. nerw promieniowy w porażeniu sobotniej nocy).
Pewne warunki zwiększające ryzyko
- Zmiana reumatoidalna - zapalenie błony maziowej, zmniejszenie objętości cieśni nadgarstka
- Ciąża
- Niedoczynność tarczycy
- Cukrzyca
- Spondyloza szyjna jest zjawiskiem podwójnej kompresji, w którym synteza i transport strukturalnych białek nerwowych i mediatorów są zaburzone przez kompresję proksymalną
- Alkoholizm.
Patofizjologia
Ucisk/trakcja nerwów upośledza krążenie nadnerwowe i transport mikrotubul aksonalnych (powodując drętwienie, parestezje i osłabienie mięśni).
Eliminacja niedokrwienia wyjaśnia nagłą poprawę dysestezji po chirurgicznej dekompresji.
Nawet po usunięciu ucisku i zwyrodnienia aktywna osłonka mielinowa nerwu i węzłów Ranviera może nie zregenerować się - zaburzenia przewodzenia w badaniu elektrofizjologicznym pozostają, nawet jeśli objawy są mniej wyraźne.
Położnicze porażenie splotu ramiennego
Powoduje
Nadmierne napięcie kończyny górnej (i splotu ramiennego) podczas porodu.
Objawy kliniczne
Zwykle wykrywany przy urodzeniu: po trudnym porodzie. Dziecko ma bezwładne lub zwisające ramię. Po badaniu po dniu lub dwóch określa się rodzaj uszkodzenia splotu ramiennego.
- Uszkodzenie korzenia górnego (porażenie Erba), zwykle u dziecka z nadwagą po dystonii barkowej podczas porodu.
- Całkowite uszkodzenie splotu ramiennego (porażenie Klumpkego), zwykle po porodzie z prezentacją zamka.
porażenie Erba
Uszkodzenia C5, C6 i czasami C7. Odwodziciele i rotatory zewnętrzne stawu barkowego oraz supinatory są sparaliżowane. Dlatego bark jest dociśnięty do klatki piersiowej, w pozycji rotacji wewnętrznej, ramię wyprostowane w stawie łokciowym, a przedramię pronowane. Nie da się zbadać wrażliwości u noworodka.
porażenie Klumpkego
Występuje znacznie rzadziej, ale uraz jest poważniejszy. Całkowite uszkodzenie splotu ramiennego. Zwisająca i wiotka dłoń, wszystkie mięśnie palców są sparaliżowane. Możliwe są również zaburzenia naczynioruchowe i jednostronny zespół Hornera.
Leczenie
Wymagana jest konsultacja specjalistyczna.
Radiografia
Aby wykluczyć złamanie barku lub obojczyka
Obserwacja
W ciągu kilku miesięcy rokowanie staje się jasne:
- Całkowity powrót do zdrowia: Wiele (być może większość) urazów górnego korzenia ustępuje samoistnie. Dobrym czynnikiem prognostycznym jest przywrócenie aktywności mięśnia dwugłowego w ciągu trzech miesięcy. Jednak brak aktywności ruchowej mięśnia dwugłowego nie wyklucza późnej rekonwalescencji.
- Częściowe wyzdrowienie: Całkowite uszkodzenie może zostać częściowo zregenerowane. U dziecka pozostaje zespół uszkodzenia korzenia górnego lub całkowity zespół korzeniowy, z niewielkim prawdopodobieństwem zmiany.
- (Brak powrotu do zdrowia: paraliż może pozostać niezmieniony. Jest to bardziej prawdopodobne w przypadku całkowitego uszkodzenia, zwłaszcza jeśli występuje zespół Hornera.
Fizjoterapia
W oczekiwaniu na powrót do zdrowia zaleca się fizjoterapię w celu utrzymania ruchomości stawów.
Leczenie chirurgiczne
Jeśli po trzech miesiącach funkcja mięśnia dwugłowego nie zostanie przywrócona, wskazana jest rewizja splotu ramiennego.
- Transpozycja nerwu: gdy korzeń jest zerwany, na przykład nerw dodatkowy do nadłopatkowego.
- Naprawa nerwu: pęknięcie zewnątrzoczodołowe.
- Mobilizacja mięśnia podłopatkowego: stała rotacja wewnętrzna i przykurcz przywodzenia.
- Osteotomia derotacyjna kości ramiennej: w przypadku uporczywych deformacji u starszych dzieci.
Bolesny nerwiak
Złożony problem spowodowany zaburzeniem wzrostu dystalnego końca uszkodzonego nerwu obwodowego, zwykle przeciętego, czasami zmiażdżonego lub rozciągniętego.
Objawy kliniczne
- Silny miejscowy ból
- Pozytywny test Tinela
- Nietolerancja zimna
- Charakteryzuje się przewlekłym bólem i zaburzeniami psychicznymi.
- Nie wykorzystuje uszkodzonego segmentu
Leczenie
Konserwatywny
- Miejscowa hiperstymulacja: maść kapsaicynowa, masaż, opukiwanie
- Przezskórna stymulacja nerwów
- Leczenie farmakologiczne: pregabalina, gabapentyna, karbamazepina, amitryptylina
- Konsultacja w specjalistycznej poradni leczenia bólu
Chirurgiczny
- Wycięcie i bezpośrednia naprawa
- Wycięcie i naprawa za pomocą przeszczepu pnia nerwu, wolnego mięśnia, wchłanialnego prowadnika, przeszczepu żyły.
- Szew typu koniec do końca, np. nerwiak końcowy
- Zanurzenie końca nerwu w kanale mięśniowym lub kostnym w celu zmniejszenia ciśnienia, na przykład:
- Nerw cyfrowy do podstawy paliczka głównego lub do szyjki kości śródręcza
- Nerw dłoniowy, gałąź dłoniowa nerwu pośrodkowego do mięśnia czworobocznego pronatora
- Powierzchowna gałąź nerwu promieniowego do mięśnia ramienno-promieniowego
- Kriochirurgia (ablacja bardzo zimną sondą)
Ogniskowa dystonia
Spontaniczne ataki skurczów, niekontrolowane drobne ruchy podczas wykonywania złożonych, powtarzalnych zadań, które wymagają odtworzenia wcześniej nabytych umiejętności (pisanie, gra na skrzypcach itp.). Jednoczesny skurcz mięśni aonistycznych i antagonistycznych.
Leczenie
- W przypadku wątpliwości co do etiologii konieczna jest konsultacja z neurologiem.
- Rehabilitacja dłoni
- Toksyna botulinowa
- Wyniki leczenia są często rozczarowujące
Nadmierna potliwość
Powoduje
Naturalne zmiany w aktywności zewnątrzwydzielniczej gruczołów potowych. Może być uogólniony lub ograniczony do dłoni. Występuje jako przejaw niestabilności naczynioruchowej u niektórych osób ze złożonym zespołem bólu regionalnego.
Leczenie
- Higiena
- Jontoforeza
- Zastrzyki z toksyny botulinowej
- Sympatektomia piersiowych węzłów współczulnych
Syndrom zaciśniętej pięści
Powoduje
Niewyjaśnione zgięcie piątego, czwartego i trzeciego palca. Drugi i pierwszy palec są zwykle zachowane. Najbardziej prawdopodobna przyczyna ma charakter psychologiczny. Ze względu na rozwój przykurczu wtórnego bierne usunięcie palców z pozycji zgiętej jest niemożliwe nawet w znieczuleniu. Diagnostyka różnicowa obejmuje przykurcz Dupuytrena, zablokowany palec trzaskający i spastyczność.
Leczenie
- Postaw diagnozę
- Zwykle nie wymaga leczenia
- Utrzymujący się bolesny przykurcz zgięciowy – artrodeza stawu międzypaliczkowego bliższego (rzadko).
Unerwienie dłoni zależy od interakcji trzech głównych nerwów (pośrodkowego, łokciowego i promieniowego). Nerw pośrodkowy odpowiada za wrażliwość dłoni, nerw łokciowy odpowiada za aktywność motoryczną, a nerw promieniowy odpowiada za pozostałe obszary dłoni. Jeśli upośledzona zostanie funkcjonalność co najmniej jednego z zakończeń nerwowych, możliwe są poważne procesy patologiczne, które czasami mogą prowadzić do poważnych konsekwencji.
Nerwy ręki
Nerwy pośrodkowe, promieniowe i łokciowe zapewniają wrażliwość (dotyk, ból, temperatura). Przechodzą przez wszystkie części anatomiczne dłoni i kończą się receptorami na opuszkach palców.
Mediana
W przypadku izolowanego uszkodzenia nerwu pośrodkowego obserwuje się osłabienie zgięcia ręki, a także trzeciego, drugiego i pierwszego palca. Ponadto wyprostowanie drugiego i trzeciego palca może być trudne.
Przy takiej zmianie możliwe są następujące objawy:
- zmiany troficzne w mięśniach promieniowych (na powierzchni głowy zginacza pierwszego palca, mięśnia odwodziciela i mięśnia lędźwiowego ręki). Występują trudności w odwiedzeniu 1 palca;
- dotknięta dłoń przypomina łapę małpy, występuje parestezja dłoni i 1-3 palców, strony promieniowej i dystalnych paliczków 4 palców;
- może wystąpić zaburzenie funkcji naczynioruchowo-wydzielniczej, w którym występuje sinica lub, odwrotnie, bladość palców 1-3, a paznokcie stają się matowe i łamliwe;
- obserwuje się zanik tkanek miękkich, nadmierne pocenie się, owrzodzenie i nadmierne rogowacenie;
- w przypadku uszkodzenia nerwu pośrodkowego (lub jego gałęzi) istnieje duże prawdopodobieństwo nacięcia kciuka z niemożnością jego odwiedzenia i zaciśnięcia w pięść, co dla pacjenta jest ogromną tragedią;
- próba utrzymania kartki papieru między I i II palcem kończy się niepowodzeniem, chyba że pacjent dodatkowo prostuje 1 palec, aby uzyskać chwyt przy udziale mięśnia przywodziciela zaopatrywanego przez nerw łokciowy.
Prawie wszystkie formy chwytu zanikają, co wynika z braku oporu dla 1 palca. Ręką możesz wykonywać tylko drobne czynności. W przypadku jednoczesnego uszkodzenia więzadeł ścięgnistych możliwa jest całkowita utrata aktywności ruchowej kończyny.

„Małpia łapa” z powodu uszkodzenia nerwu pośrodkowego
Łokieć
Powierzchowna gałąź nerwu zaopatruje mięsień dłoniowy (krótki), z późniejszym zaangażowaniem nerwu dłoniowego palcowego i wspólnego oraz opuszek małych palców.
Następnie nerw łokciowy dzieli się na 2 nerwy cyfrowe (dłoniowe), które odpowiadają za wrażliwość palca 5 (strona promieniowa) i palca 4 (krawędź łokciowa). Charakterystycznym objawem uszkodzenia jest utrata aktywnego odwodzenia i przywodzenia palca.
Gałąź głęboka nerwu łokciowego odpowiada za unerwienie zginacza krótkiego palca małego oraz jego mięśni przeciwstawnych i odwodzicieli. Ponadto ta gałąź zapewnia funkcjonalność mięśni międzykostnych dłoniowych i grzbietowych, które obsługują kciuki.
Upośledzona funkcjonalność ręki na skutek uszkodzenia nerwu łokciowego charakteryzuje się niemożnością wykonywania jakichkolwiek czynności dotkniętą ręką. Jest to najbardziej zauważalne przy porównaniu jednoczesnych ruchów obiema rękami.
Ze względu na utratę wrażliwości przyśrodkowego brzegu dłoni i palca piątego pacjenci starają się ograniczać manipulacje dotkniętą ręką. Najbardziej zauważalne zaburzenie unerwienia następuje podczas pisania, kiedy dłoń ściśle przylega do stołu. Ponadto skutkiem utraty funkcjonalności mięśni jest szybkie męczenie się dotkniętego ramienia.

Charakterystyczne oznaki uszkodzenia funkcjonalności nerwu łokciowego („szponiasta łapa”, obszary utraty czucia, pozycja ręki przy zgięciu)
Promień
Nerw ten zawiera włókna zapewniające czucie skórne na grzbiecie dłoni:
- nerw unerwia prostowniki palca, dłoni i przedramienia, a nerwy czuciowe zaopatrują tył przedramienia, dłoni i 1-3 palców. Najczęściej urazy nerwu promieniowego występują w środkowej jednej trzeciej części barku i towarzyszą im zaburzenia supinacji, co prowadzi do zwiotczenia ręki. Palce są lekko zgięte i zwisają stopniowo w paliku głównym, a odwodzenie 1 palca jest prawie niemożliwe;
- w przypadku uszkodzenia nerwu promieniowego pacjent nie może zacisnąć dłoni w pięść i aktywnie wyprostować jej w stawie nadgarstkowym. Aby wykonać te czynności, musisz naprawić przedramię. Ponadto następuje osłabienie wrażliwości dotykowej, natomiast wrażliwość na ból objawia się całkiem dobrze. Zaburzeniom układu autonomicznego towarzyszą obrzęki, sinica i lekki obrzęk grzbietu dłoni;
- niemożność wyprostu palców stwierdza się w zgiętej pozycji stawu śródręczno-paliczkowego, co zapewnia wyłączenie funkcji prostownika stawu dalszego palca. Próba wyprostowania dłoni od tyłu wyprostowanymi palcami (ze złączonymi dłońmi) prowadzi do zgięcia ręki uszkodzonej w stronę zdrowej. Jednak w tym przypadku palców nie można cofnąć i w zgiętej pozycji przesuwają się one po zdrowej dłoni. Ten charakterystyczny znak nazywany jest testem Triumfowa.

Charakterystyczne zmiany nerwu promieniowego („dłoń zwisająca”, obszary utraty czucia, bierne zgięcie ręki)
Należy wziąć pod uwagę, że uszkodzeniom nerwów w praktyce traumatologicznej bardzo często towarzyszą zerwania ścięgien i naczyń krwionośnych, złamania kości itp. Urazy mogą mieć charakter zamknięty lub otwarty i przy diagnozowaniu przyczyny urazu należy wziąć pod uwagę ich charakter, aby zalecić dalsze postępowanie.
Metodologia badania naruszeń
Badanie pacjenta rozpoczyna się od dokładnego zbadania powłoki zewnętrznej i wizualnej charakterystyki porównawczej kończyn górnych. Koniecznie należy wziąć pod uwagę dolegliwości pacjenta, u których najczęściej dominuje zmniejszenie wrażliwości i zanik mięśni. Z reguły w większości przypadków dane anamnestyczne i objawowy obraz objawów patologicznych pozwalają na ustalenie wstępnej diagnozy.
Ważny! Zaburzenie przewodzenia nerwowego nie jest diagnozą. To tylko podstawa do zidentyfikowania przyczyny rozwoju patologii.
Najbardziej dostępnym testem diagnostycznym jest określenie wrażliwości palca, ponieważ dokładniej odzwierciedla on charakter zmiany i zaburzenia unerwienia mięśni. Wszystkie zaburzenia są najbardziej widoczne w pierwszym tygodniu po wystąpieniu patologii. W przyszłości objawy mogą ulec złagodzeniu, co wynika z nakładania się stref nerwowych.
Nerwy łokciowe i pośrodkowe mają niezależną strefę unerwienia ręki, w przeciwieństwie do nerwu promieniowego, którego strefa przewodzenia jest dość zmienna i może prawie całkowicie pokrywać się z innymi gałęziami nerwowymi. Całkowitemu pęknięciu nerwu towarzyszy utrata czucia, natomiast niepełnemu pęknięciu charakteryzuje się różnego rodzaju podrażnieniami.
Leczenie różnorodnych urazów okolicy ręki, którym towarzyszą zaburzenia przewodzenia, polega na odtworzeniu nerwu łokciowego lub pośrodkowego, które odpowiadają za funkcje czuciowe i motoryczne. Od ich integralności zależy stopień interwencji chirurgicznej i skuteczność przeprowadzonego leczenia. Jeśli to konieczne, przeprowadza się operację w trybie pilnym. Leczenie chorób przewlekłych wymaga obowiązkowego rozwoju przykurczów i długiego okresu rehabilitacji.
Utrzymanie funkcjonalności bolącej ręki zależy od skoordynowanego i harmonijnego funkcjonowania całego stawu. Dzięki wczesnemu rozpoznaniu i zwróceniu się o pomoc lekarską rokowania dotyczące wyzdrowienia są w większości przypadków korzystne. Przedłużenie procesu zapalnego i przedwczesne leczenie może prowadzić do częściowej utraty zdolności do pracy i późniejszej niepełnosprawności pacjenta.
ENCYKLOPEDIA MEDYCYNY
ATLAS ANATOMICZNY
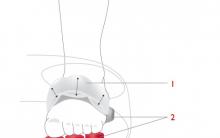
Nerwy pośrodkowe i łokciowe
Nerw pośrodkowy unerwia mięśnie przedramienia, które zapewniają zgięcie i pronację ręki. Nerw łokciowy przechodzi za stawem łokciowym, gdzie można go wyczuć dotykając kłykcia przyśrodkowego kości ramiennej i unerwia niektóre małe mięśnie dłoni.
Nerwy kończyny górnej (widok z przodu)
Nerw pośrodkowy kończyny górnej wychodzi ze splotu ramiennego i biegnie w dół do środka stawu łokciowego. Jest to nerw główny przedniej części przedramienia, w którym zlokalizowane są mięśnie odpowiedzialne za zgięcie i pronację ręki.
Podczas przesuwania się do obszaru dłoni nerw pośrodkowy rozciąga się jako część cieśni nadgarstka (tunel nadgarstka). Końcowe gałęzie nerwu pośrodkowego unerwiają niektóre małe mięśnie dłoni, a także skórę kciuka i kilka sąsiednich palców.
Nerw łokciowy Nerw łokciowy biegnie wzdłuż kości ramiennej w kierunku stawu łokciowego i owija się wokół niego za nadkłykciem przyśrodkowym kości ramiennej, gdzie można go łatwo wyczuć pod skórą. Wypuszcza gałęzie zaopatrujące łokieć, dwa mięśnie przedramienia i pokrywającą je skórę, po czym przechodzi do dłoni. Z drugiej strony nerw łokciowy dzieli się na gałęzie głębokie i powierzchowne.
USZKODZENIE NERWU ŚRODKOWEGO Nerw pośrodkowy może zostać uszkodzony w wyniku złamania dolnej części kości ramiennej lub uciśnięty w wyniku obrzęku ścięgien mięśni w kanale nadgarstka (zespół cieśni nadgarstka). W przypadku uszkodzenia nerwu pośrodkowego pacjent nie może chwycić przedmiotu kciukiem ani innymi palcami, ponieważ nerw odpowiada za ruchomość mięśni kłębu (wyniosłość kciuka).
Szczególnie wrażliwy jest nerw łokciowy, który przebiega za nadkłykciem przyśrodkowym kości ramiennej. Kiedy nerw zostanie dociśnięty do znajdującej się pod nim kości, w dłoni pojawia się uczucie drętwienia. Poważne uszkodzenie nerwu może spowodować utratę czucia, paraliż i zanik mięśni, które unerwia.
T W przypadku uszkodzenia nerwu łokciowego może dojść do zaniku pierwszego mięśnia międzykostnego grzbietowego (na grzbiecie kciuka). Na poniższym obrazku zakreślono obszar zanikowego mięśnia.
Ten przekrój poprzeczny ramienia (widok z przodu) przedstawia przebieg nerwów łokciowego, pośrodkowego i mięśniowo-skórnego.
Obszar ten można łatwo wyczuć pod skórą.
Kość ramienna
Kości ramienia górnego.
Nerw mięśniowo-skórny
Nerw ten unerwia mięśnie i skórę ramienia; jest chroniony przez mięśnie na całej swojej długości, co chroni go przed uszkodzeniami.
Nerw środkowy
Unerwia mięśnie zginaczy na przedniej powierzchni przedramienia, a także mięśnie grzbietu dłoni i pierwszych dwóch palców; zapewnia czułość powierzchni dłoniowej trzech i pół palca po stronie kciuka.
(< ; Локтевой нерв
Unerwia obszar stawu łokciowego i niektóre mięśnie zginaczy przedramienia; w okolicy łokcia leży powierzchownie pod skórą, a jego podrażnienie powoduje uczucie mrowienia w dłoni. Nerw można wyczuć za nadkłykciem przyśrodkowym kości ramiennej.
Gałąź nerwu łokciowego
Unerwia wiele wewnętrznych mięśni dłoni, a także zapewnia wrażliwość na powierzchnię dłoniową i grzbietową półtora palca po stronie małego palca.
A Obszar dłoni zaznaczony markerem odpowiada obszarowi skóry unerwionej przez nerw łokciowy. Nerwy promieniowe i pośrodkowe zaopatrują resztę dłoni.
Dostarczane przez nerwy zlokalizowane w tkankach i narządach. Zatem unerwienie dłoni to nerwy, przez które receptory dłoni komunikują się z centralnym układem nerwowym.
Nerwy znajdujące się w tkankach ramienia zapewniają kontrolę nad mięśniami zginającymi ramię w palcach, łokciu i nadgarstku. A na dłoniach człowieka znajduje się ogromna liczba receptorów, z którymi połączone są nerwy skórne. Unerwienie ręki zapewniają cztery główne nerwy - promieniowy, mięśniowo-skórny, łokciowy i środkowy. Przekazują one informacje z dłoni i górnej części ciała bezpośrednio do mózgu, a także kontrolują mięśnie. Nerwy mięśniowo-skórne i promieniowe kontrolują wszystkie części dłoni aż do nadgarstka. Łokieć i środkowa to tylko te, które znajdują się poniżej łokcia.
Nerwy ręki
Włókna nerwu pośrodkowego, promieniowego i łokciowego zapewniają wrażliwość dotykową, temperaturową i bólową dłoni, przechodząc przez wszystkie jej części i kończąc na receptorach znajdujących się na opuszkach palców.

Nerw środkowy
Co się stanie, jeśli unerwienie ręki zostanie zakłócone?
W przypadku uszkodzenia może nastąpić osłabienie ruchu zginającego dłoni lub niektórych palców. W takim przypadku można zaobserwować następujące objawy:
- Zmiany patologiczne we włóknach mięśni promieniowych. W tym przypadku pojawia się trudność w odwiedzeniu pierwszego palca.
- Ręka z zajęciem nerwu pośrodkowego przypomina łapę małpy, a parestezje występują na dłoni oraz palcu pierwszym, drugim i trzecim.
- Może wystąpić naruszenie funkcji naczynioruchowych i wydzielniczych, w wyniku czego pierwsze trzy palce mają niebieskawy odcień lub bladość, a paznokcie stają się łamliwe i matowe.
- Tkanki miękkie stopniowo zanikają lub owrzodzą.
- Przy takim naruszeniu istnieje możliwość, że kciuk zostanie zmniejszony, a jego porwanie lub zaciśnięcie w pięść stanie się niemożliwe.
- Pacjent nie może trzymać kartki papieru między drugim i pierwszym palcem. Prawie wszystkie formy chwytu zanikają, ponieważ przerwanie nerwu pośrodkowego oznacza niemożność przeciwstawienia się pierwszemu palcowi.
Co jeszcze może zakłócić unerwienie palców?
Nerw łokciowy
Mięsień dłoniowy jest zaopatrywany przez powierzchowną gałąź nerwu łokciowego. Jest również częściowo odpowiedzialny za ruch palców. Nerw łokciowy dzieli się na dwa promienie, które zapewniają czucie piątemu i czwartemu palcowi. Jeżeli nerwy te są uszkodzone, palce nie mogą wykonywać ruchów odwodzenia i przywodzenia. Ogólnie rzecz biorąc, mięśnie dłoni, ich ukrwienie i unerwienie są raczej delikatnym mechanizmem.

Za pracę małego palca odpowiada głęboka część tego włókna nerwowego, czyli jego zginacz krótki. A także dla mięśni przeciwstawnych i odwodzicieli tego palca. Ponadto nerw zapewnia niektóre ruchy kciuka.
Jeśli funkcje nerwu łokciowego są upośledzone, pacjent nie może wykonywać niektórych czynności dotkniętą ręką. Jest to szczególnie zauważalne przy porównaniu ruchów obu rąk.
Utracona zostaje wrażliwość środkowej strony dłoni i małego palca, przez co pacjent stara się ograniczać manipulacje wykonywaną dotkniętą dłonią. Na przykład podczas pisania pacjent mocno przyciska dłoń do stołu. Obolała ręka również szybko się męczy.
Unerwienie ręki jest bardzo ważne.
Nerw promieniowy
Włókna tego nerwu znajdują się na grzbiecie dłoni.
Nerw promieniowy unerwia mięśnie prostowników palców, przedramienia i dłoni. Jego wrażliwe włókna pokrywają grzbiet dłoni, przedramię oraz pierwszy, drugi i trzeci palec. Jeśli mówimy o urazach, to z reguły wpływają one na nerw w środkowej jednej trzeciej części barku, czemu towarzyszy zwiotczenie ręki. W tym przypadku palce są zgięte i zwisają schodkowo. Odwodzenie pierwszego palca jest upośledzone.

Niemożność ściśnięcia ręki
Ponadto przy takim naruszeniu unerwienia ręki niemożliwe staje się zaciśnięcie dłoni w pięść lub aktywne wyprostowanie ramienia w stawie nadgarstkowym. Aby wykonać te czynności, pacjent stara się unieruchomić rękę w okolicy przedramienia. jest również osłabiony, ale ból nie jest zakłócany. Wszystkiemu temu może towarzyszyć obrzęk kończyny, jej sinica i obrzęk grzbietu dłoni.
Unerwienie kciuka jest często zakłócone.
Uszkodzeniu włókien nerwowych zwykle towarzyszą powikłania, takie jak zerwania ścięgien i naczyń krwionośnych, złamania kości i tak dalej. W tym przypadku urazy mogą być zarówno otwarte, jak i zamknięte - wszystkie te czynniki są brane pod uwagę przy diagnozowaniu uszkodzeń włókien nerwowych i przepisywaniu leczenia.
Zespół cieśni nadgarstka
Ostatnio niezwykle powszechna stała się choroba zwana zespołem cieśni nadgarstka. Jest to związane z zaburzeniami w funkcjonowaniu nerwów rąk, a mianowicie na skutek ucisku nerwu pośrodkowego. Z reguły kojarzy mi się to z długotrwałym używaniem mięśnia komputera. Ostatnio anatomiczna mysz komputerowa staje się coraz bardziej popularna - właśnie dlatego, że jej użycie pozwala uniknąć wystąpienia tej patologii.
Objawy rozwoju zespołu cieśni nadgarstka są następujące: początkowo pacjent odczuwa słaby, tępy ból dłoni, drętwienie lub dyskomfort w stawie, który zwykle pojawia się po kilku godzinach pracy przy komputerze. Jeśli przestaniesz pracować i rozgrzejesz ramiona, ból może ustąpić na krótki czas. Ale ciągła praca i niezmienna pozycja ręki przy częściowej aktywności prowadzą do stagnacji krwi.

Jak uniknąć rozwoju zespołu cieśni nadgarstka?
Można uniknąć rozwoju zespołu cieśni nadgarstka, a do tego nie jest nawet konieczne kupowanie anatomicznej myszy komputerowej. Wystarczy regularnie wykonywać trzy następujące ćwiczenia:
- Zaciśnij palce w pięść, a następnie z tą samą siłą je rozluźnij. Powtórz kilka razy. A następnie ponownie zaciśnij dłoń w pięść i energicznie obracaj ją w różnych kierunkach.
- Dłonie muszą być mocno dociśnięte do siebie, a łokcie rozłożone na boki. Twoje przedramiona powinny być ustawione równolegle do podłogi. W tej pozycji spróbuj opuścić dłonie jak najniżej, nie otwierając ich.

- Weź miękką piłkę (możesz użyć piłki do masażu) na dłonie i ściśnij ją kolejno wszystkimi palcami (naprzeciw kciuka). Zrób to samo z całą dłonią i obiema rękami.
Metodologia badania naruszeń
Lekarz dokładnie bada powłokę zewnętrzną i dokonuje wizualnego opisu porównawczego kończyn górnych. Należy wziąć pod uwagę skargi pacjenta dotyczące zmniejszonej wrażliwości i zaniku mięśni. Wstępną diagnozę ustala się na podstawie danych anamnestycznych i objawowego obrazu objawów patologicznych.
Najbardziej dostępnym badaniem diagnostycznym jest określenie wrażliwości palców, w ten sposób można zrozumieć charakter zmiany i zaburzenia unerwienia. W pierwszym tygodniu wszystkie objawy są najbardziej widoczne. W przyszłości obraz może się wygładzić, wynika to z nakładania się stref nerwowych.
Przyjrzeliśmy się, na czym polega unerwienie mięśni dłoni i jakie są jego zaburzenia.
1. N. musculocutaneus nerw mięśniowo-skórny, odchodzi od pęczka bocznego splotu ramiennego (od CV - C VII), przebija m. coracobrachialis i unerwia wszystkie mięśnie przednie barku m. kruczoramienny, biceps i ramię. Przechodząc pomiędzy dwoma ostatnimi po bocznej stronie barku, biegnie dalej na przedramieniu zwanym n. cutaneus antebrachii lateralis, zaopatrujący skórę promieniowej strony tej ostatniej, a także skórę kłębu.
6. N. radialis, nerw promieniowy (C V-C VIII, Th I), jest kontynuacją pęczka tylnego splotu ramiennego. Przechodzi za tętnicą ramienną wraz z: profunda brachii po tylnej stronie barku, owija się spiralnie wokół kości ramiennej, znajdującej się w kanale humeromuscularis, a następnie przebijając boczną przegrodę międzymięśniową od tyłu do przodu, wychodzi do przestrzeni między m. brachioradialis i m. ramię. Tutaj nerw dzieli się na gałęzie powierzchowne (ramus superficialis) i głębokie (ramus profundus). Przed tym n. radialis daje następujące gałęzie:
Rami mięśniowy na barku na prostowniki - m. triceps i m. anconeus. Ostatnia gałąź zaopatruje także torebkę stawu łokciowego i nadkłykieć boczny barku, zatem w przypadku zapalenia nadkłykcia barku ból pojawia się wzdłuż całego nerwu promieniowego Nn. oddział cutanei brachii posterior et lateralis w skórze tylnej i dolnej części tylno-bocznych powierzchni barku.
Mięśnie Rami idą do m. brachioradialis i m. prostownik promieniowy nadgarstka długi.
Ramus superficialis przechodzi do przedramienia w bruździe promieniowej bocznej do a. promieniowy, a następnie w dolnej jednej trzeciej części przedramienia przez szczelinę pomiędzy kością promieniową a ścięgnem m. brachioradialis przechodzi do grzbietu dłoni i zaopatruje pięć gałęzi grzbietowych, nn. digitales dorsales, po bokach palców I i II, a także po promieniowej stronie III. Gałęzie te kończą się zwykle na poziomie ostatnich stawów międzypaliczkowych. Zatem każdy palec jest zaopatrywany przez dwa nerwy grzbietowe i dwa nerwy dłoniowe biegnące po obu stronach. Nerwy grzbietowe pochodzą z n. promieniowy i n. ulnaris, unerwiający każde 2 1/2 palca i dłoniowy - od n. środkowy i n. ulnaris, przy czym pierwszy zaopatruje 3 1/2 palca (zaczynając od dużego), a drugi zaopatruje pozostałe 1 1/2 palca.
Ramus profundus przechodzi przez m. surinator i po zaopatrzeniu tego ostatniego w gałąź przechodzi do grzbietowej strony przedramienia, unerwiając m. prostownik promieniowy nadgarstka krótki i wszystkie tylne mięśnie przedramienia. Kontynuacja gałęzi głębokiej, n. interosseus (antebrachii) rosterior, schodzi między prostownikami kciuka do stawu promieniowego, który jest unerwiony. Z ruchu nr. promieniowy, jasne jest, że unerwia wszystkie prostowniki zarówno barku, jak i przedramienia, a na tym ostatnim także grupę mięśni promieniowych. Odpowiednio unerwiona jest przez nią skóra po stronie prostowników barku i przedramienia. Nerw promieniowy – kontynuacja pęczka tylnego – przypomina tylny nerw dłoni.
2. N. medianus, nerw pośrodkowy (C V - C VIII, Th I), rozciąga się od wiązek przyśrodkowych i bocznych z dwoma korzeniami, zakrywając przód a. acillaris, następnie wraz z tętnicą ramienną trafia do bruzdy bicipitalis medialis. W zgięciu łokciowym nerw mieści się pod m. pronator teres i zginacz palców superficialis i idzie dalej między tym ostatnim a m. zginacz palców profundus, następnie w rowku o tej samej nazwie, sulcus medianus, pośrodku przedramienia na dłoni. Na ramieniu N. medianus nie wytwarza gałęzi. Na przedramieniu oddaje mięśnie ramion wszystkich mięśni grupy zginaczy przednich, z wyjątkiem m. zginacz łokciowy nadgarstka i najbliższa mu część zginacza palca głębokiego.
Jeden z oddziałów, przy ul. interosseus (antebrachii) przedni, towarzyszy a. interossea anterior na błonie międzykostnej i unerwia mięśnie zginaczy głębokich (m. flexor pollicis longus i część m. flexor digitalorum profundus), m. Pronator guadratus i staw nadgarstkowy. N. medianus wchodzi do dłoni przez kanał nadgarstka wraz ze ścięgnami zginaczy i dzieli się na trzy gałęzie, nn. digitales palmares commune, które biegną wzdłuż pierwszej, drugiej i trzeciej przestrzeni międzyśródręcznej pod rozcięgnem dłoniowym w kierunku palców. Pierwszy z nich unerwia mięśnie kłębu, z wyjątkiem m. przywodziciel kciuka i głowa głęboka m. flehog collisis brevis, które są unerwione przez nerw łokciowy. Nn. Z kolei gminy Digitales Palmares są podzielone na siedem nn. digitales palmares proprii, które biegną po obu stronach palców I - III i po promieniowej stronie palca IV. Z tych samych gałęzi zaopatruje się również skórę promieniowej strony dłoni; nerwy cyfrowe zaopatrują również pierwszy i drugi mięsień lędźwiowy.
3. N. ulnaris, nerw łokciowy wychodzący z pęczka medalowego splotu ramiennego (C VII, C VIII, Th I), przebiega wzdłuż przyśrodkowej strony barku na tylnej powierzchni nadkłykcia przyśrodkowego (tutaj leży pod skóry, dlatego często ulega siniakom, co powoduje, że w strefie przyśrodkowej przedramienia pojawia się uczucie mrowienia), następnie kieruje się do bruzdy łokciowej, a następnie do kanału łokciowego nadgarstka, gdzie łączy się z tętnicą i żyłami o tym samym imieniu na dłoni; na powierzchni siatkówki flexorum przechodzi w jej końcową gałąź - ramus palmaris n. ulnaris. Na ramieniu nerw łokciowy, podobnie jak nerw pośrodkowy, nie daje gałęzi.
Oddziały nr. ulnaris na przedramieniu i dłoni. Rami artculares do stawu łokciowego.
Rami muskularny dla n. zginacz łokciowy nadgarstka i przylegająca część m. zginacz palców głęboki.
Ramus dorsalis n. ulnaris wychodzi przez szczelinę między n. flehog cari ulnaris i kość łokciowa do grzbietu dłoni, gdzie dzieli się na pięć grzbietowych gałęzi palców, nn. digitales dorsales dla palców V, IV i łokciowej strony palca III.
Ramus palmaris n.ulnaris, końcowa gałąź nerwu łokciowego, na poziomie os pisiforme dzieli się na gałęzie powierzchowne i głębokie, z których powierzchowna, ramus superficialis, zaopatruje gałąź mięśniową m. palmaris brevis, następnie skóra po łokciowej stronie dłoni i dzieląc się, daje trzy nn. digitales palmares proprii po obu stronach małego palca i po łokciowej stronie czwartego palca.
Ramus profundus, gałąź głęboka nerwu łokciowego wraz z gałęzią głęboką a. ulnaris wychodzi przez szczelinę między m. zginacz i m. odwodziciel palców minimi i towarzyszy głębokiemu łukowi dłoniowemu. Tam unerwia wszystkie mięśnie kłębuszkowe, wszystkie mm. interossei, trzeci i czwarty mm. lumbricales i od mięśni kłębu – m. przywodziciel kciuka i głowa głęboka m. zginacz krótki kciuka. Ramus profundus kończy się cienkim zespoleniem z n. środkowy.










Notatki na temat rozwoju mowy „Sporty zimowe” Notatki na temat sportów zimowych w grupie seniorów
Legendy piłki nożnej Walery Łobanowski życie osobiste rodzina
Turniej Wimbledonu Turniej Wimbledonu
Królewskie wydarzenie w angielskim mieście Ascot
Wszystko o jednym powtórzeniu max (1RM)